Quelques encarts d’actualité
La surdité
La surdité désigne toute déficience auditive qui peut aller de la simple baisse de l’audition (hypoacousie) à la perte totale de la perception sonore (cophose).
Selon les estimations de l’OMS, plus de 460 millions de personnes dans le monde souffrent de surdité et les deux tiers des personnes atteintes vivent dans les pays en voie de développement.
D’ici 2050, selon l’OMS si rien n’est fait, 1 personne sur 10 sera atteinte de déficience auditive.
L’impact sur la qualité de vie est grave au triple plan scolaire, professionnel et psycho-affectif
Heureusement selon la cause et le degré de la perte auditive, certains cas de surdité peuvent être réhabilités :
- Par le traitement médical ou chirurgical : ce sont les surdités curables (60%)
- Et quand il s’agit de surdités séquelles, donc non curables par :
- Soit des prothèses auditives (30%)
- Soit, lorsque les prothèses auditives sont inopérantes, des implants cochléaires (1O%): ce sont de micro-appareils implantés directement par voie chirurgicale dans l’oreille interne, donc des « pace makers » de l’oreille, nées de l’intelligence technologique.
Les allergies
Les allergies : qu’est-ce que c’est ?
L’allergie, aussi appelée hypersensibilité, est une réaction anormale du système immunitaire contre des éléments étrangers à l’organisme (allergènes). Pour qu’il y ait une allergie, 2 conditions sont essentielles : l’organisme doit être sensible à une substance, appelée allergène, et cette substance doit se trouver dans l’environnement de la personne.
Elle peut se manifester dans différentes régions du corps : sur la peau, aux yeux, dans le système digestif ou encore dans les voies respiratoires. Les types de symptômes et leur intensité vont varier selon l’endroit où l’allergie se déclare, et en fonction de plusieurs autres facteurs, propres à chaque personne. Ils peuvent être très discrets, comme l’apparition de rougeurs sur la peau, ou potentiellement mortels, comme le choc anaphylactique.
Diagnostic
- Le médecin procède à un historique des symptômes et un examen. Des tests cutanés ou un prélèvement sanguin viennent étayer le diagnostic , permettant de découvrir précisément l’allergène en cause afin de l’éliminer le plus possible de son milieu de vie, et de pouvoir mieux traiter l’allergie.
- Les tests cutanés permettent d’identifier les substances qui déclenchent la réaction allergique. Ils consistent à exposer la peau à de très petites doses de substances allergènes purifiées. On observe ensuite les signes de réaction allergique, qui peut être immédiate ou à retardement (48 heures plus tard, surtout pour l’eczéma).
- Les tests biologiques, plus spécifiques
- les allergènes les plus fréquents sont :
-
- les allergènes aériens ou pneumallergènes : le pollen, les déjections des acariens et les squames des animaux domestiques ;
- les allergènes alimentaires ou throphallergènes: les arachides, le lait de vache, les oeufs, le blé, le soja, les noix, le sésame, les poissons, les crustacés et les sulfites (un agent de conservation)
- les allergènes de contact : le latex, le cuir
- d’autres allergènes : les médicaments, le venin d’insectes (abeilles, guêpes, bourdons, frelons).
Traitement
Trois grands axes :
. l’éviction : éliminer le plus possible l’allergène du milieu de vie du patient
. le traitement des réactions par des médicaments spécifiques
. la désensibilisation
Les troubles du sommeil
Ronchopathie (ronflement chronique)
Le ronflement peut être particulièrement gênant pour le patient comme pour son entourage. Le son peut atteindre jusqu’à 100 décibels. Passée la quarantaine le ronflement est très fréquent. 60% des hommes en souffrent contre 40% des femmes.
La ronchopathie définit le bruit respiratoire émis par un dormeur. Les tissus de la gorge du dormeur se détendent durant le sommeil et provoquent le ronflement. Le ronflement pourra être simple, modéré, sévère. Dans les cas les plus graves, le ronflement peut être à l’origine d’apnées du sommeil avec des conséquences cardio-vasculaires et sur la qualité de vie.
Mécanismes
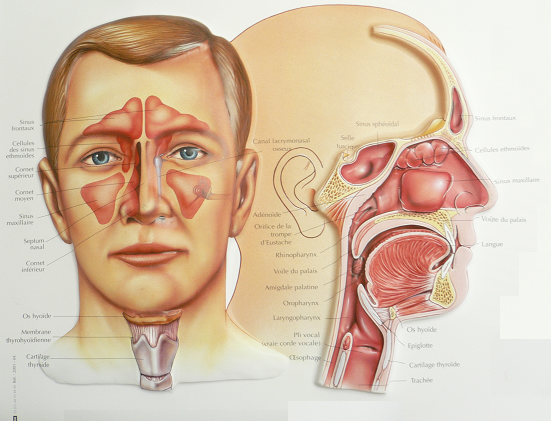
Quand le sujet respire, l’air est envoyé aux poumons. Avant d’atteindre les poumons, l’air passe par les fosses nasales, le pharynx le larynx la trachée et enfin les bronches. Afin que l’air passe sans encombre, les conduits cités doivent être grands ouverts. Les voies aériennes supérieures peuvent être obstruées, de même, la position couchée favorise l’écrasement des conduits. Le passage de l’air sera alors moins évident. En tentant de passer, l’air fait vibrer le voile du palais et la base de la langue, d’où le ronflement. Le ronflement sera considéré comme pathologique si le bruit émis dépasse les 50 décibels. Il est à souligner que certains ronfleurs émettent jusqu’à 90 décibels soit le bruit d’un camion !
Il est considéré que 50 % des ronfleurs gênent leur conjoint. Mais ronfle t-on toute la nuit ? non, en règle générale un individu ronflera seulement une partie de la nuit. Certaines personnes ronflent jusqu’à 40% de la nuit, tandis que d’autres ronflent simplement durant 1% de la nuit.
Causes et facteurs de risque
Le ronflement peut être favorisé et aggravé par un certain nombre de facteurs.
Les premiers facteurs aggravants, sont des facteurs liés à l’hygiène de vie. Le surpoids, la consommation d’alcool ou de sédatifs, le tabagisme ou encore une grande fatigue favorisent le ronflement.
Il est à noter que la position adoptée durant le sommeil influe fortement sur la ronchopathie. Ainsi une position couchée sur le dos aura pour conséquence de maintenir la langue en arrière et de bloquer le passage de l’air.
Enfin, certains facteurs sont physiologiques. On notera à cet égard une malformation nasale, de grosses amygdales ou encore une atteinte infectieuse des muqueuses nasales.
A noter également que le ronflement peut être épisodique. Il sera alors lié à un rhume. La congestion limitera le passage de l’air par le nez, imposant ainsi au patient de respirer avec la bouche ce qui favorise le ronflement.
Ronchopathie : Différents types de ronflements
Tous les ronflements ne sont pas aussi importants et tous ne sont pas aussi réguliers. Face à une ronchopathie, il est important de consulter un médecin afin de pouvoir poser un diagnostic précis :
- Un ronflement simple ne dépassera pas les 50 décibels et ne sera donc pas jugé pathologique. Ce ronflement demeure ennuyeux pour l’entourage du sujet mais ne présente pas de danger pour la santé du ronfleur.
- Un ronflement modéré à sévère induira un bruit émis plus conséquent ainsi qu’une durée de ronflement par nuit plus élevée.
- Ronflement et apnées du sommeil : le ronflement peut comporter des apnées du sommeil ; dans ce cas, le patient présentera en plus des ronflements d’autres symptômes. Il présentera des arrêts ou une diminution du flux respiratoire. Le sujet pourra alors être sujet à des complications cardiovasculaire (hypertension artérielle) et une grande fatigabilité altérant la qualité de vie.
Le diagnostic de la ronchopathie.
En présence d’une ronchopathie, il est conseillé de consulter un médecin spécialisé notamment un ORL, un pneumologue ou un chirurgien dentiste.
Pourquoi consulter ?
Durant cette consultation l’état de santé du patient sera évalué. Le médecin estimera si des examens complémentaires sont nécessaires. Ces examens peuvent être les suivants : un enregistrement polysomnographique du sommeil, une radiographie, un scanner, une fibroscopie etc…
Traitement
Tous les ronflements ne présentent pas la même gravité. Aussi, leur traitement pourra varier. De la médecine douce à la chirurgie en passant par des orthèses.
- Le premier conseil est ici d’abandonner les mauvaises habitudes ! Certains ronflements ne découlent finalement que d’excès tels que la sédentarité, l’alcool, le tabac ou encore la consommation de sédatifs.
- Il est également possible d’avoir recours à la médecine douce. Il est mis en avant que l‘acupuncture ou encore l’homéopathie sont efficace dans le cadre de la ronchopathie. Les huiles essentielles sont recommandées car elles dégagent avec efficacité les voies respiratoires.
- En cas de congestion nasale, il est possible d’utiliser un humidificateur d’air. Les congestions nasales pouvant causer des ronflements empirent en présence d’air sec.
Dans les cas les plus importants, d’autres solutions médicales existent pour lutter contre le ronflement.
- La radiofréquence : permet en introduisant une électrode dans le voile du palais de faire passer un petit courant électrique. Le voile du palais se rigidifie. Les ronflements sont diminués voir stoppés.
- Une orthèse intranasale (Nastent) : dispositif médical qui s’insère dans le nez. Il est très efficace pour pallier aux ronflements. Cette orthèse intranasale permet de maintenir une respiration régulière empêchant ainsi l’obstruction des voies respiratoires à l’origine de réveils fréquents et de ronflements.
- L’appareil PPC (respiration en pression positive continue): utilisable avec une ordonnance médicale, permet d’apporter au patient de l’air en continu. Cet appareil est particulièrement efficace et sera proposé aux sujets présentant des apnées sévères du sommeil.
- L’orthèse d’avancée mandibulaire,est un appareil dentaire permettant à l’espace du pharynx d’être élargi ce qui réduit les ronflements. Cette orthèse est faite sur mesure à partir des empreintes des dents du patient.
- Enfin, la chirurgie uvulo-palato-pharyngée (UVPP) : consiste en une résection de la luette, des amygdales et d’une partie du voile du palais permettant ainsi d’élargir l’espace de la gorge. Cette opération s’avère très efficace mais impose une anesthésie générale.